中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南(2016年版)
中华医学会血液学分会、中国医师协会血液科医师分会
中性粒细胞缺乏伴发热患者是一组特殊的疾病人群。由于免疫功能低下,炎症的症状和体征常不明显,病原菌及感染灶也不明确,发热可能是感染的唯一征象,如没有给予及时恰当的抗菌药物治疗,感染相关死亡率高。因此,充分认识中性粒细胞缺乏伴发热患者的相关风险、诊断方法以及如何合理使用抗菌药物,对于降低中性粒细胞缺乏伴发热的发生和死亡风险至关重要。
我国2012 年《中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南》发布至今3 年余,对临床诊疗发挥了很好的指导作用。期间国际上关于中性粒细胞缺乏伴发热的理念发生了一些重要的改变,我国在中性粒细胞缺乏伴发热的细菌流行病学调查及耐药菌监测方面也积累了大量临床研究和流行病学数据。因此,参考美国感染病学会(Infectious Diseases Society of America,IDSA)《发热和中性粒细胞缺乏患者治疗指南》(简称IDSA指南)、第4 届欧洲白血病感染会议(ECIL)《欧洲细菌耐药时代中性粒细胞减少症患者发热经验治疗指南》(简称ECIL-4 经验治疗指南)和《欧洲细菌耐药时代中性粒细胞减少症患者发热目标治疗指南》(简称ECIL-4 目标治疗指南),结合国内流行病学资料、细菌耐药检测数据以及抗菌药物临床应用经验总结,中华医学会血液学分会和中国医师协会血液科医师分会对2012版指南进行修订。
一、定义
1. 中性粒细胞缺乏:患者外周血中性粒细胞绝对计数(ANC)<0.5×109/L 或预计48 h 后ANC<0.5×109/L;严重中性粒细胞缺乏:ANC<0.1×109/L。
2. 发热:口腔温度单次测定≥38.3 ℃(腋温≥38.0 ℃)或≥38.0 ℃(腋温≥37.7 ℃)持续超过1 h。中性粒细胞缺乏期间应避免测定直肠温度和直肠检查,以防止定植于肠道的微生物进入周围黏膜和软组织。
需要指出的是,由于患者的临床表现差异较大,临床医生的判断在决定是否需要给患者使用抗菌药物治疗时起着关键性作用。即使患者不能满足上述定义,也需要医生仔细甄别是否需要应用抗菌药物治疗,例如,全身状况不良的患者(尤其是老年患者)在发生感染时可能无发热甚至体温降低。
二、流行病学
80%以上的造血系统恶性肿瘤患者和10%~50%的实体肿瘤患者在≥1 个疗程化疗后会发生与中性粒细胞缺乏有关的发热。造血系统恶性肿瘤患者发生中性粒细胞缺乏伴感染时常伴有较高的死亡率。据报道,13%~60%接受造血干细胞移植的患者发生血流感染,病死率达12%~42%。在目前国内医疗条件下,当中性粒细胞缺乏持续>21 d 时感染的发生率明显增高。
中性粒细胞缺乏伴发热患者的临床表现不典型,感染部位不明显或难以发现,病原菌培养阳性率低。近期完成的中国血液病粒细胞缺乏伴发热患者的流行病学调查显示:① 中心静脉置管(CVC)、消化道黏膜炎、既往90 d 内暴露于广谱抗菌药物和中性粒细胞缺乏>7 d 是中性粒细胞缺乏伴发热的危险因素。②在我国中性粒细胞缺乏伴发热患者中,能够明确感染部位者占54.7%,最常见的感染部位是肺,其后依次为上呼吸道、肛周、血流感染等。③能够明确感染微生物的比例为13.0%,致病菌以革兰阴性菌为主,占全部细菌总数的54.0%。④目前我国中性粒细胞缺乏患者感染的常见革兰阴性菌包括大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、嗜麦芽窄食单胞菌、鲍曼不动杆菌;常见革兰阳性菌包括表皮葡萄球菌、肠球菌[包括耐万古霉素肠球菌(VRE)]、链球菌属、金黄色葡萄球菌[包括耐甲氧西林金黄色葡萄球菌(MRSA)]、凝固酶阴性葡萄球菌。⑤不同感染部位的致病菌谱有明显差异,如血流感染以大肠埃希菌、肺炎克雷伯菌、表皮葡萄球菌、铜绿假单胞菌和白色念珠菌为主,肺感染则以铜绿假单胞菌、嗜麦芽窄食单胞菌、黄曲霉和鲍曼不动杆菌为主。
非发酵菌在革兰阴性菌中占较大比例。中国CHINET细菌耐药监测网的数据显示,2011-2014 年在医院内分离的革兰阴性菌中非发酵菌所占比例波动于26.7%~37.7%。中国粒细胞缺乏伴发热血液病患者的流行病学调查显示非发酵菌在革兰阴性菌中的检出比例为37.2%。非发酵菌对常用抗菌药物的耐药发生率明显增高。近10 年来鲍曼不动杆菌对碳青霉烯类耐药发生率从2005 年的30%左右上升至2014 年的62.4%。2015 年我国对亚胺培南耐药的鲍曼不动杆菌的检出率高达58.0%。非发酵菌耐药发生率的上升增加了临床抗菌治疗的难度。
尽管有相当一部分的中性粒细胞缺乏伴发热患者最终无法明确致病原,但考虑到这类患者的病情严重及死亡率较高,同时研究证实,尽早开始抗菌药物治疗可显著改善粒细胞缺乏伴发热患者的预后,所以强烈推荐这些患者尽早经验性应用抗菌药物治疗。
三、诊断
1. 进行详细的病史询问和体格检查,以发现感染的高危部位和隐匿部位。但有相当一部分患者无法明确感染部位。
2. 实验室检查:至少每3 d 复查一次全血细胞计数、肝肾功能和电解质。建议进行降钙素原、C反应蛋白等感染相关指标的检查。
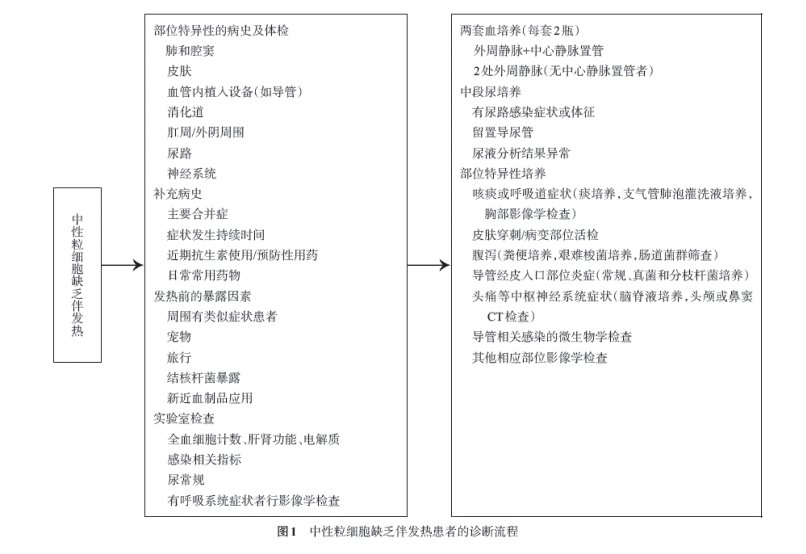
3. 微生物学检查:至少同时行两套血培养检查,如果存在CVC,一套血标本从CVC 的管腔采集,另一套从外周静脉采集。无CVC者,应采集不同部位静脉的两套血标本进行培养,采血量为每瓶10 ml。如果经验性抗菌药物治疗后患者仍持续发热,可以每隔2~3 d 进行1 次重复培养。同时根据临床表现,对可能出现感染部位进行相应的微生物学检查。建议中性粒细胞缺乏伴发热患者按照以下流程进行诊断(图1)。
四、患者风险评估和耐药评估
患者危险度分层是中性粒细胞缺乏伴发热患者治疗开始前必要的工作,对于后续经验性选择抗菌药物至关重要。高危和低危的定义参照IDSA指南标准(表1)。高危患者应首选住院接受经验性静脉抗菌药物治疗,不符合低危标准的患者在临床上均应参照高危患者指南进行治疗。
随着抗生素耐药问题的日趋严重,中性粒细胞缺乏伴发热患者在经验性治疗前还应参考ECIL-4经验治疗指南进行耐药评估(表2)。

五、初始经验性抗菌药物治疗
在感染危险度和耐药评估后应当立即经验性使用抗菌药物。初始经验性抗菌药物治疗旨在降低细菌感染所致的严重并发症和病死率,其原则是覆盖可引起严重并发症或威胁生命的最常见和毒力较强的病原菌,直至获得准确的病原学培养结果。因此,有效的经验性抗菌药物治疗需要综合评估患者(危险度分层、感染部位、脏器功能、耐药危险因素)、细菌(当地以及本单位/科室的流行病学和耐药监测数据)以及抗菌药物本身(广谱、药物代谢动力学/药物效应动力学、不良反应等)等多方面因素,选择具有杀菌活性、抗假单胞菌活性且安全性良好的广谱抗菌药物,并需注意与治疗原发病药物(如造血系统肿瘤的化疗药物、免疫抑制剂等)之间是否存在不良反应的叠加。
对于低危患者,其初始治疗可以在门诊或住院接受口服或静脉注射经验性抗菌药物治疗。推荐联合口服环丙沙星、阿莫西林-克拉维酸、左氧氟沙星或莫西沙星。在门诊接受治疗的低危患者,应得到密切的临床观察和恰当的医疗处理,如病情加重最好能在1 h 内到达医院。不能耐受口服抗菌药物治疗或不能保证在病情变化时及时到达医院的患者应住院治疗。反复发热或出现新的感染征象而必须再次住院的患者,按静脉广谱抗菌药物经验性用药常规进行治疗。
高危患者必须立即住院治疗。根据危险度分层、耐药危险因素、当地病原菌和耐药流行病学数据及疾病的复杂性(表3)对患者进行个体化评估。

对病情较轻的患者采取升阶梯策略,通过经验性使用头孢菌素类等广谱抗菌药物来降低因抗菌药物过度使用造成的细菌耐药率增高;对病情较为危重的患者采取降阶梯策略,以改善预后(表4)。

高危患者静脉应用的抗菌药物必须是能覆盖铜绿假单胞菌和其他严重革兰阴性菌的广谱抗菌药物。鉴于耐药菌比例日益增加,在初始选择药物时还应基于体外药敏试验、已知特定病原体的最敏感药物、药物代谢动力学/药物效应动力学资料。在权衡风险获益后,也可以经验性选择替加环素、磷霉素等。在既往发生过耐药菌定植或感染的患者,选择初始经验性用药应慎重,建议参考ECIL-4 指南。既往有产超广谱β-内酰胺酶(ESBL)菌定植或感染史者,可选择碳青霉烯类;既往有产碳青霉烯酶菌(CRE)或耐药非发酵菌定植或感染史者,建议选择β-内酰胺酶抑制剂复合制剂联合磷霉素、替加环素等。
在以下特定情形,初始经验性用药应选择联合用药方案,即覆盖铜绿假单胞菌和其他严重革兰阴性菌的广谱抗菌药物,同时联合抗革兰阳性菌药物:①血液动力学不稳定或有其他严重血流感染证据;②X线影像学确诊的肺炎;③在最终鉴定结果及药敏试验结果报告前,血培养为革兰阳性菌;④临床疑有导管相关严重感染(例如经导管输液时出现寒颤以及导管穿刺部位蜂窝织炎、导管血培养阳性结果出现时间早于同时外周血标本);⑤任何部位的皮肤或软组织感染;⑥耐甲氧西林金黄色葡萄球菌、耐万古霉素肠球菌或耐青霉素肺炎链球菌定植;⑦预防性应用氟喹诺酮类药物或经验性应用头孢他啶时出现严重黏膜炎。
选择抗菌药物时还应注意不同药物的抗菌特性,根据感染部位及抗菌需求恰当选择。如替加环素抗菌谱广,但在铜绿假单胞菌感染时,需与β-内酰胺酶抑制剂复合制剂联合使用;利奈唑胺在肺、皮肤软组织等的组织穿透性高且肾脏安全性好;达托霉素不适用于肺部感染,但对革兰阳性菌血流感染和导管相关感染作用较强。
六、抗菌药物的调整
在接受经验性抗菌药物治疗后,应根据危险分层、确诊的病原菌和患者对初始治疗的反应等综合判断,决定后续如何调整抗菌治疗。正在接受经验性口服或静脉治疗的低危门诊患者,如果其发热和临床症状在48 h 内无好转,应住院重新评估并开始静脉应用广谱抗菌药物治疗。对于明确病原菌的患者,可根据药敏结果采用窄谱抗生素治疗;检出细菌如为耐药菌,可参照表5 选择药物。对于未能明确病原菌的患者,可参照图2 调整后续流程。在抗菌药物治疗无效时,应考虑真菌和其他病原菌感染的可能性,参照血液病患者的真菌诊治指南尽早开始抗真菌或抗其他病原菌治疗。


七、抗菌药物治疗的疗程
适当的抗菌药物治疗应持续用于整个中性粒细胞缺乏期,直至ANC≥0.5×109/L,不同的感染部位疗程或停药标准见表6。适当的疗程已结束、感染的所有症状和体征消失但仍然存在中性粒细胞缺乏的患者,可以采用预防性用药方案治疗直至血细胞恢复。

八、抗菌药物预防用药的指征
对于高危患者,推荐预防性用药,可选择氟喹诺酮类药物、磺胺甲恶唑/甲氧苄氨嘧啶,不建议预防性应用第三代头孢菌素。最佳的开始给药时间和给药持续时间尚无定论,推荐从中性粒细胞缺乏开始应用至ANC>0.5×109/L 或出现明显的血细胞恢复证据。需要注意的是,长期预防性应用喹诺酮类药物可能导致革兰阳性球菌感染,并可能导致细菌耐药性增加。对于低危患者,不推荐预防性应用抗菌药物。
不推荐常规使用抗菌药物预防导管相关血流感染。在插管前或应用CVC时,不推荐常规鼻腔给药或全身应用抗菌药物预防细菌定植或血流感染。不推荐对自体造血干细胞移植患者预防性用药。对于异基因造血干细胞移植患者,建议预防性用药以防止感染发生。
(执笔:胡建达、闫晨华、冯四洲)
参加指南讨论的专家:北京大学人民医院、北京大学血液病研究所(黄晓军、刘开彦、闫晨华);福建医科大学附属协和医院(胡建达);中国医学科学院血液学研究所、血液病医院(冯四洲);山东大学齐鲁医院(侯明);上海交通大学医学院附属瑞金医院(胡炯);华中科技大学同济医学院附属协和医院(胡豫);新疆医科大学第一附属医院(江明);中山大学附属第一医院(李娟);南方医科大学南方医院(刘启发);哈尔滨血液肿瘤研究所(马军);天津医科大学总医院(邵宗鸿);河南省肿瘤医院(宋永平);苏州大学附属第一医院(孙爱宁、吴德沛);安徽省立医院(孙自敏);上海交通大学医学院附属第一人民医院(王椿);兰州大学第二医院(张连生);第三军医大学新桥医院(张曦)
参考文献:略
文章来源:中华血液血杂志2016年5月第37卷第5期

